伴SMJN的HRD阴性卵巢癌患者一线维持如何生存获益最大化?
时间:2022/7/29 11:22:45 作者:宋菁华 李华军
初始治疗 BRCA野生型 HRD阴性 高复发风险 满意肿瘤细胞减灭术 PARPi单药治疗*仅供医学专业人士阅读参考



 00:000:00
专家点评
00:000:00
专家点评


 00:000:00
病历简介
00:000:00
病历简介
玛丽约瑟夫结节(Sister Mary Joseph nodule,SMJN)是指恶性肿瘤转移到脐部形成的结节样病变[1],提示分期晚、预后差。病理学上,在已知的SMJN原发肿瘤中,卵巢癌占10%~12%。
目前晚期卵巢癌的治疗方案为手术+化疗+维持治疗,中国卵巢上皮性癌维持治疗指南(2021年版)推荐PARP抑制剂维持治疗,以推迟再次复发时间或降低复发风险[2]。PARP抑制剂中,尼拉帕利不论BRCA/HRD的表达状态均可使患者获益。本文将分享一例尼拉帕利一线维持治疗伴SMJN的HRD阴性卵巢癌患者的诊治经过,为临床提供诊疗思路,以供同行参考。
病例回顾
基本资料
患者,38岁,因“脐疝术后1月余,病理提示卵巢癌可能”入院。既往史:2018年8月行子宫下段剖宫产+子宫肌瘤剔除术。
治疗经过
✔第一阶段:手术+术后化疗
患者因脐疝术后1月余,病理提示卵巢癌可能入院。查体:腹平坦,下腹部可见12 cm横行手术瘢痕,脐部可见长约5 cm手术瘢痕,脐部切口愈合好,可及直径约2 cm硬结,无红肿、压痛。专科查体:外阴已婚型;阴道畅;宫颈光滑;子宫前位,如孕8周大小,形态不规则,活动好,无压痛;附件未及明显异常;三合诊未及明显异常。检查CA125(2019-12-25):39.79 (U/mL)。子宫附件超声(2020-01-13):左卵巢5.6×2.5 cm,其内探及边界清的无回声2.9×2.5 cm,内可探及不均质低回声,大小1.4×0.9 cm,内可探及少量血流信号;提示左卵巢混合回声包块,子宫肌瘤。腹盆腔增强CT(2019-12-27):左侧卵巢体积增大,双侧附件见明显强化实性部分;盆腔见肿大淋巴结,腹膜见小结节;脐部见软组织影,边界不清;提示子宫左前壁团块影,考虑肌瘤;双侧附件改变,考虑占位,原发?转移?盆腔少量积液;腹膜结节,转移?脐部改变。盆腔MR平扫(2019-12-27):左侧卵巢增大,内见多发软组织小结节,盆腔少量积液,见多发等T1等T2信号结节;提示盆腔少量积液,多发结节,考虑转移;左侧卵巢病变,CA?原发?转移?胃镜(2020-01-15):慢性浅表性胃炎伴糜烂。肠镜(2020-01-17):回肠末端糜烂,粘膜慢性炎。PET-CT(2019-12-30):左侧附件区囊实性病变伴代谢不均匀增高(大小约4.3×2.5 cm,SUVmax 7.0)盆腔左侧腹膜结节伴代谢增高考虑原发于卵巢的恶性肿瘤伴腹膜转移可能性大;脐部高代谢灶,可符合转移瘤活检后改变。脐部病理(2019-12-10):肉眼所见大小4×2.5×1.5 cm,表面附少许皮肤,面积3×0.5 cm,切面灰黄灰白,质中。病理诊断为真皮深层可见异型细胞弥漫或呈巢排列,细胞异型明显,可见较多核分裂像,倾向为女性生殖系统来源,浆液性癌可能性大。
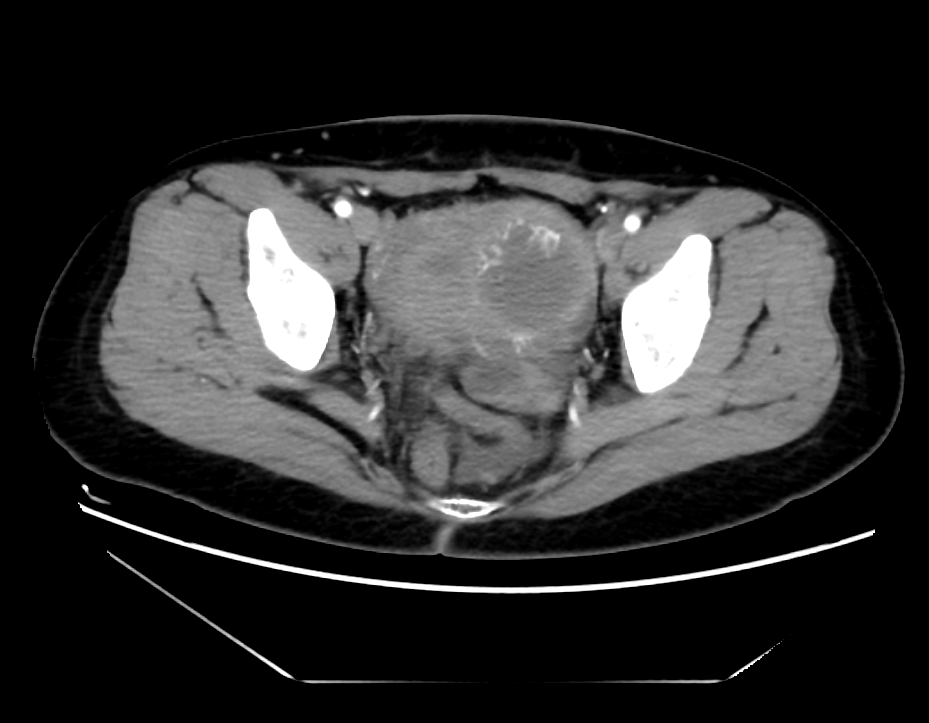
图1. 入院盆腹腔增强CT
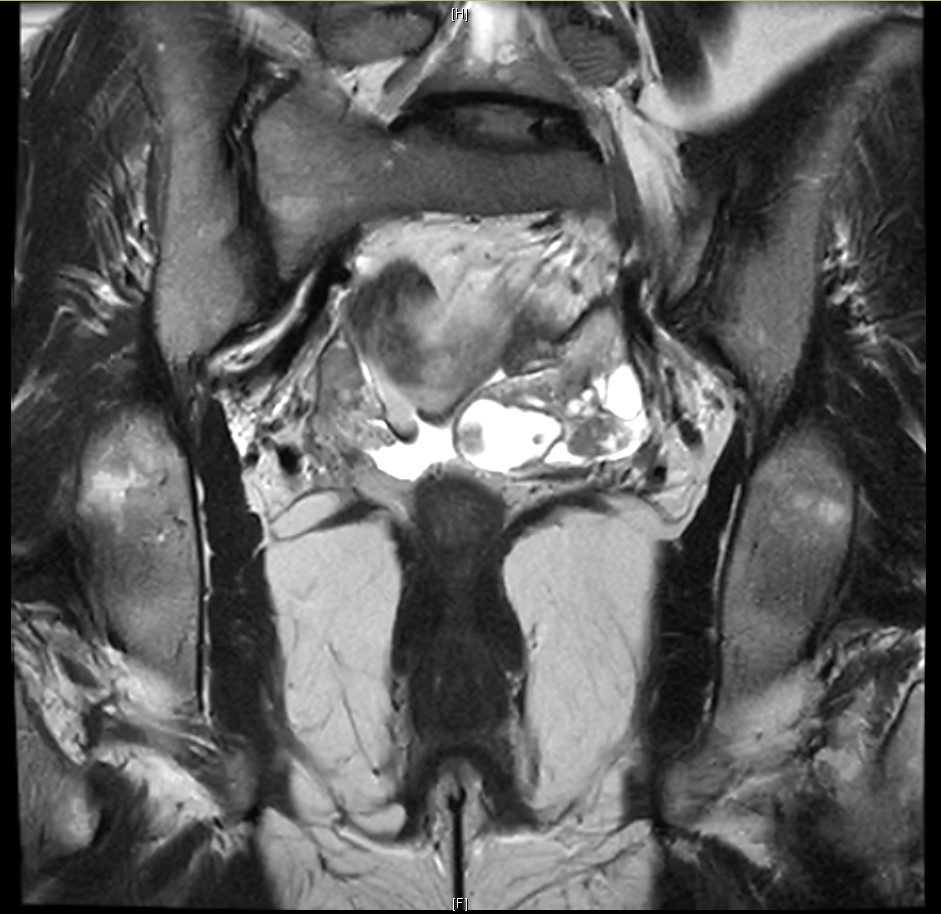
图2. 入院盆腔MR平扫
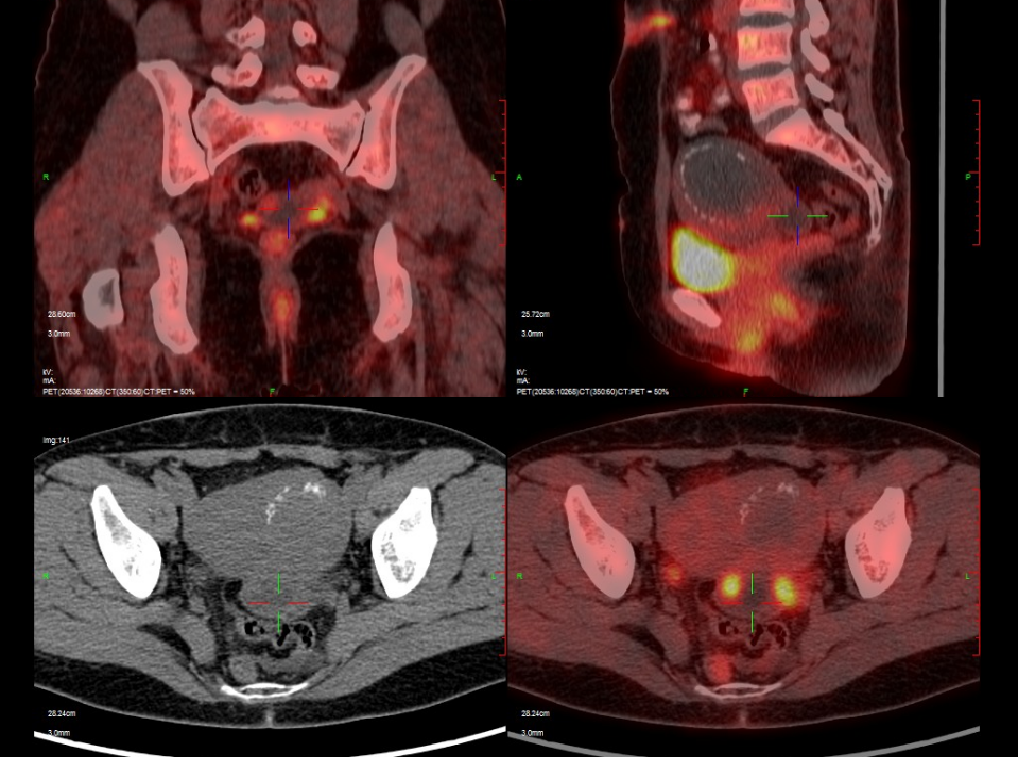
图3. 入院PET-CT
综合以上检查结果,入院诊断为1.卵巢癌?2.脐部肿物切除术后。于2020-01-17在全麻下行:开腹探查+粘连松解+全子宫双附件切除+盆腔淋巴结清扫+腹主动脉旁淋巴结切除+大网膜切除+腹膜病灶切除+脐部病灶切除成形术。术中探查:脐部可及2cm质硬结节;膀胱和子宫前壁下段致密粘连;子宫前位,大小10×9×7 cm;左侧卵巢6×3×2 cm,色白,左侧输卵管长10 cm;右侧卵巢5×3×2 cm,右侧输卵管长11 cm;子宮直肠窝、直肠表面及脐周可见腹膜弥漫质硬结节,直径0.3~1.5 cm不等,色白,糟脆。手术为满意的肿瘤细胞减灭术(R0)。
术后病理结果回报:1、全子宫+双附件:原发于左侧输卵管(输卵管可见浆液性上皮内病变和浆液性上皮内癌及早期浸润)的高级别浆液性癌,内膜样和移行细胞样(SET)亚型,累及左侧卵巢(大小5×2×1 cm)。右侧输卵管及卵巢未见癌。子宫平滑肌瘤伴退变、坏死及钙化;子宫内膜呈分泌期改变,宫颈粘膜慢性炎;2、左盆腔:淋巴结未见癌转移(0/6);3、右盆腔:淋巴结未见癌转移(0/10);4、腹主动脉旁:淋巴结未见癌转移(0/1);5、腹膜病灶:送检为癌结节;6、大网膜:送检网膜脂肪组织,未见癌;7、肚脐:送检皮肤及皮下组织,真皮及皮下灶状异物肉芽肿反应及脂肪坏死,未见癌。免疫组化:P53(错义突变型)。
术后出院诊断:1.卵巢浆液性癌IIIC期,G3;2.子宫肌瘤。
经MDT讨论,行紫杉醇270 mg+卡铂600 mg静脉化疗,共6次,末次化疗时间2020-05-20。第6次化疗后查体:外阴已婚型;阴道通畅,阴道断端愈合好;盆腔空虚。
✔第二阶段:PARP抑制剂维持治疗
患者术后行基因检测,结果显示:BRCA 1/2突变:阴性;HRD:阴性。于2020-07-08开始口服尼拉帕利200 mg,每3个月复诊。随访患者副反应:血压较前升高,BP 120~140/80~90 mmHg;偶有腹胀、便秘。维持治疗后腹盆腔增强CT(2021-02-08):子宫及双侧附件术后改变,肠系膜小结节影,脂肪肝;查体(2021-05-27):外阴:已婚型;阴道:通畅,阴道断端愈合好;盆腔:空虚。肿瘤标志物CA125在正常值范围。
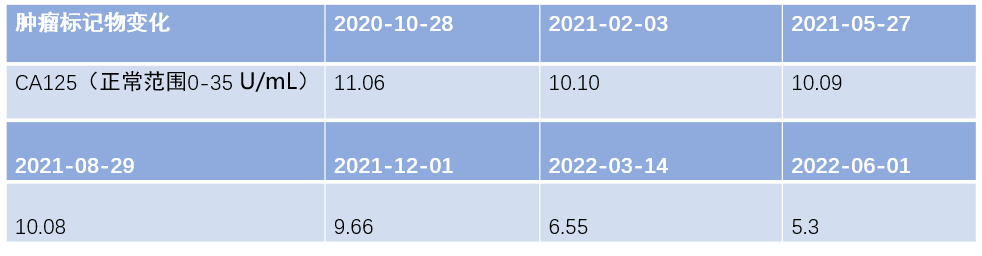
图4.尼拉帕利维持治疗期间CA125指标
病例总结
患者,38岁,主因“脐疝术后1月余,病理提示卵巢癌可能”入院。入院后经过各项检验、检查,诊断为1.卵巢癌?2.脐部肿物切除术后。遂于2020-01-17在全麻下行:开腹探查+粘连松解+全子宫双附件切除+盆腔淋巴结清扫+腹主动脉旁淋巴结切除+大网膜切除+腹膜病灶切除+脐部病灶切除成形术。手术为满意的肿瘤细胞减灭术(R0)。术后出院诊断:1.卵巢浆液性癌IIIC期,G3;2.子宫肌瘤。术后经MDT讨论,行紫杉醇270 mg+卡铂600 mg静脉化疗,共6次,末次化疗时间2020-05-20。患者术后行基因检测,结果显示:BRCA 1/2突变:阴性;HRD阴性。于2020-07-08开始口服尼拉帕利200 mg,每3个月复诊。治疗期间有血压轻微升高、偶有腹胀、便秘等副反应。数据截至2022-06,患者已获23个月无进展生存期,未见明显复发征象。
专家点评
研究显示,玛丽约瑟夫结节的出现大多意味着肿瘤已经转移,发展到了晚期,预期寿命不足6个月[3]。本例患者经术后病理证实为恶性肿瘤脐转移,为IIIC期浆卵液性巢癌,按照治疗原则实行标准的肿瘤细胞减灭术并辅以化疗。患者基因检测为HRD阴性,提示预后差。因PRIMA研究结果显示,尼拉帕利不受BRCA突变状态及HRD状态的限制,故予该患者尼拉帕利一线维持治疗。
PRIME研究基于中国人群特点,个体化给药,对于基线体重<77 kg或血小板计数<150 K/µL的患者起始给药剂量可以考虑为200 mg。研究旨在探索尼拉帕利一线维持治疗晚期卵巢癌的价值。结果显示,不计生物标志物状态,尼拉帕利经个体化给药均能使患者临床获益。在BRCA阴性/HRD阴性患者中,尼拉帕利组mPFS(中位无进展生存期)为14.0个月,安慰剂组mPFS为5.5个月(HR=0.41, P<0.001),且耐受性良好,仅有6.7%的患者因不良事件而终止治疗[4]。
本例HRD阴性的晚期卵巢癌患者,存在SMJN,经尼拉帕利一线维持治疗后获得了23个月的无进展生存期,且安全性可控。尼拉帕利对于这类少见的以SMJN为首发症状的特殊卵巢癌患者,也有优异的疗效,延长了患者的预期寿命,提高了生存质量。期待尼拉帕利能有更多的循证医学证据,造福更多卵巢癌患者。
参考文献
[1] Albano EA, Kanter J. Sister Mary Joseph’s nodule. New England Journal of Medicine 2005; 352(18): 1913.
[2] 中国抗癌协会妇科肿瘤专业委员会. 中国卵巢上皮性癌维持治疗指南(2021)[J]. 中国实用妇科与产科杂志,2021, 37(6): 640-649.
[3] Mech K, MasiorL, Fraczek M, et al. Abdominal Skin Metastases Still Mystery[J]. Journal ofMedical Cases,2015,6(3): 119-121.
[4] Li N,Zhu J,Yin R,et al. Efficacy and safety of niraparib as maintenance treatment in patients with newly diagnosed advanced ovarian cancer using an individualized starting dose(PRIME Study): a randomized, double-blind, placebo-controlled, phase 3 trial. Presented at: 2022 SGO Annual Meeting on Women’s Cancer; March 18-21, 2022. Phoenix, Arizona.
阅读量:2821 | 点赞量:8
-

分享
-

收藏

 2821
2821